Reconnaître l’herpès génital sur des photos est un réflexe fréquent pour ceux qui s’interrogent sur des symptômes intimes. À juste titre : cette infection virale peut passer inaperçue ou être confondue avec d’autres affections cutanées. Pourtant, ses signes visuels sont bien spécifiques. Dans cet article, nous allons passer en revue les images types, les erreurs de diagnostic fréquentes, et les bons réflexes à adopter pour identifier cette pathologie avec discernement.
Herpès génital : de quoi s’agit-il exactement ?
L’herpès génital est une infection sexuellement transmissible causée par un virus appelé herpès simplex, ou HSV. Il en existe deux types : HSV-1 et HSV-2. Le second est le plus souvent impliqué dans les infections génitales, bien que le premier, responsable du bouton de fièvre, puisse aussi se transmettre lors des rapports oro-génitaux.
Le virus est hautement contagieux. Il se transmet principalement lors des contacts sexuels, même en l’absence de lésions visibles. Une fois dans l’organisme, il reste latent dans les ganglions nerveux. Il peut se réactiver à tout moment, en provoquant ce que l’on appelle une poussée herpétique.
Les premiers symptômes apparaissent généralement entre 2 à 12 jours après la contamination. Chez certaines personnes, l’infection passe complètement inaperçue. Mais dans la majorité des cas, elle s’accompagne de signes visibles caractéristiques.
Le tableau clinique varie d’un individu à l’autre. Chez certains, les symptômes sont marqués et douloureux. Chez d’autres, ils sont discrets ou atypiques, ce qui complique le diagnostic sans appui visuel ou examen médical. On distingue généralement deux phases :
- la phase primaire, qui est souvent la plus intense ;
- les récidives, qui sont plus courtes et moins douloureuses, mais récurrentes.
Comprendre le fonctionnement du virus est essentiel pour savoir repérer ses manifestations sur la peau. Et c’est précisément ce que nous allons explorer dans les prochaines rubriques.
Lire aussi : Eau dans les poumons : quelle espérance de vie ? Tout sur cette urgence médicale à ne jamais ignorer
Reconnaître l’herpès génital sur des photos : les signes caractéristiques
Lorsqu’on tente de reconnaître l’herpès génital sur des photos, certains éléments visuels reviennent systématiquement. Ces signes sont souvent assez distinctifs, mais ils peuvent être discrets, surtout en début d’infection. Une observation attentive permet néanmoins d’identifier les caractéristiques typiques de cette pathologie virale.
Les images médicales montrent généralement une progression en plusieurs étapes, que nous allons examiner ici. Il est important de connaître les phases de développement pour mieux repérer les lésions, notamment si vous comparez vos propres symptômes à des clichés trouvés en ligne.
Les lésions en phase initiale (stade précoce)
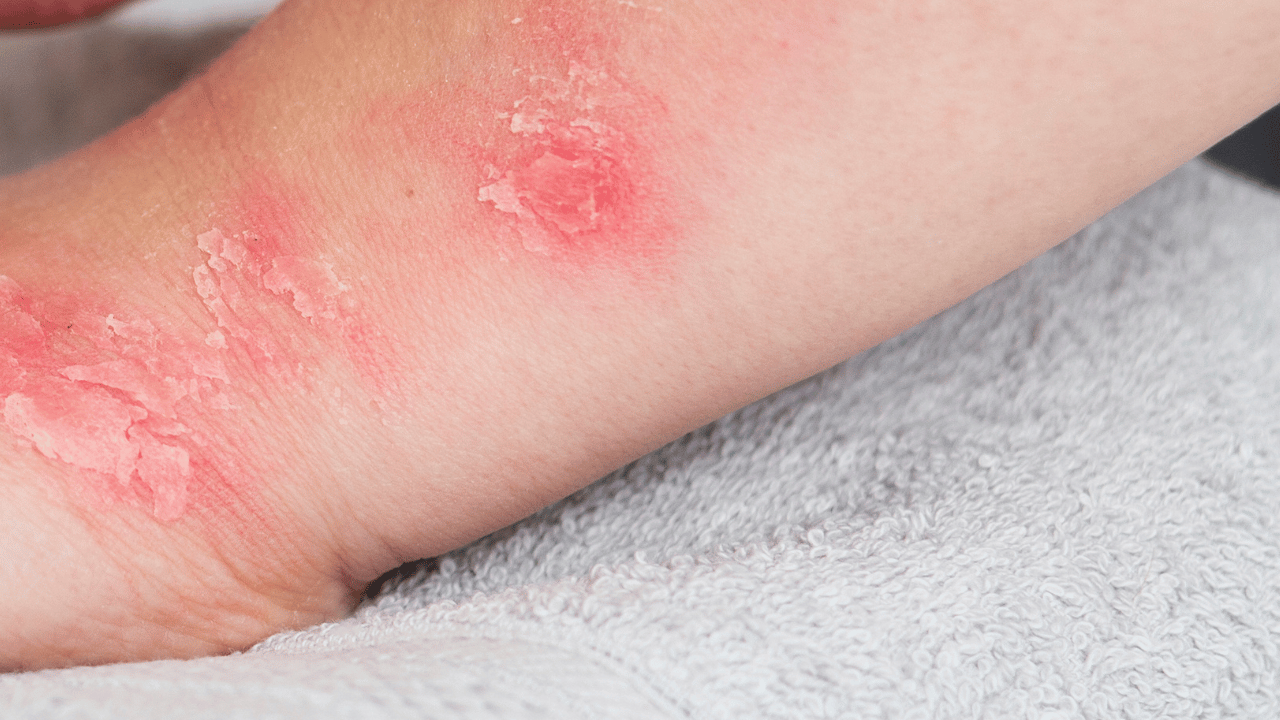
Les premiers signes visibles de l’herpès génital apparaissent généralement entre deux et dix jours après le contact avec le virus. Sur les photos médicales, on observe souvent des vésicules regroupées en bouquet, qui se forment sur une zone rouge et enflammée.
Ces vésicules ressemblent à de petites bulles remplies de liquide clair. Elles sont souvent très petites, de la taille d’une tête d’épingle, mais elles provoquent des sensations de picotement, de brûlure ou de démangeaison avant même d’être visibles. Leur localisation varie selon le sexe :
- Chez la femme, elles apparaissent fréquemment autour des lèvres vaginales, à l’entrée du vagin, sur le périnée ou l’anus.
- Chez l’homme, on les observe souvent sur le pénis, le gland, le scrotum, ou autour de l’anus également.
Ce stade est trompeur. Ces lésions peuvent ressembler à de simples irritations, à des boutons de chaleur, voire à des poils incarnés. Pourtant, la répartition symétrique et l’aspect en grappe doivent alerter. C’est souvent à ce moment qu’une recherche visuelle devient pertinente, en comparant les symptômes à des clichés cliniques.
L’évolution des lésions : ulcérations et croûtes
Si l’on poursuit l’observation, les vésicules finissent par se rompre au bout de quelques jours. Le liquide qu’elles contiennent s’écoule, laissant place à des ulcérations superficielles. Ces petites plaies peuvent être très douloureuses, surtout si elles sont situées sur des zones sensibles ou exposées aux frottements. Sur les photos médicales, on reconnaît cette phase à la présence de petites plaies ouvertes, rouge vif ou jaunâtres, parfois humides. L’aspect rappelle celui d’un aphte cutané, mais avec des contours bien nets.
Peu à peu, ces ulcères sèchent et se recouvrent de croûtes fines, souvent jaunâtres ou brunâtres. C’est le signe que la peau commence à cicatriser. À ce stade, la douleur diminue progressivement, mais la zone reste sensible. Il faut compter environ 10 à 15 jours pour une cicatrisation complète lors d’une première poussée. Toutefois, dans le cas des récidives, ce cycle est plus court, souvent 5 à 7 jours.
Localisations fréquentes chez l’homme et la femme
Avant de reconnaître l’herpès génital sur des photos, il est essentiel de comprendre que les lésions n’apparaissent pas toujours au même endroit. Le virus peut se loger sur différentes parties de la région génitale et périnéale. Chez l’homme, les zones touchées sont généralement :
- Le gland et la couronne du gland ;
- Le frein du prépuce ;
- Le pénis dans sa totalité ;
- Le scrotum (bourses) ;
- L’anus, notamment chez les hommes ayant des rapports réceptifs.
Chez la femme, les vésicules sont fréquemment situées sur les petites et grandes lèvres, à l’entrée du vagin (vestibule), sur le périnée et autour de l’anus et à l’intérieur du vagin (ce qui rend le diagnostic visuel plus difficile). Dans certains cas, les lésions peuvent aussi apparaître sur les fesses, les cuisses ou autour du pubis, en particulier si le contact sexuel a été prolongé ou s’il y a eu frottements intenses.
La reconnaissance photographique est facilitée quand on sait précisément où regarder. Mais attention : même en cas de doute, seul un professionnel de santé peut confirmer le diagnostic.
Photos d’herpès génital : prudence et limites à l’auto-diagnostic
Lorsqu’on cherche à reconnaître l’herpès génital sur des photos, il est facile de tomber dans le piège de l’auto-diagnostic approximatif. En effet, de nombreuses affections génitales présentent des symptômes visuels similaires. Il est donc essentiel de rester prudent et de ne jamais tirer de conclusion hâtive à partir d’une simple comparaison visuelle. L’auto-évaluation peut être utile pour une première alerte, mais elle ne remplace ni un examen clinique ni un test biologique. Voici pourquoi.
Risques de confusion avec d’autres affections
Les lésions provoquées par l’herpès peuvent ressembler à une multitude d’autres problèmes cutanés ou infectieux. Sur les photos, certaines affections ont des aspects très proches, ce qui complique l’interprétation. Parmi les confusions fréquentes, on retrouve :
- La mycose génitale: elle provoque des rougeurs, des démangeaisons, parfois des petites fissures. Il n’y a généralement pas de vésicules, mais les sensations peuvent être similaires à une poussée herpétique.
- Le lichen scléreux: cette affection chronique entraîne des zones blanchâtres et des démangeaisons intenses. Elle est souvent confondue avec un herpès génital chez la femme.
- L’eczéma ou les dermatites de contact: provoqués par des irritants ou des allergènes (comme un gel intime, un préservatif, un sous-vêtement synthétique), ils peuvent produire des lésions rouges, suintantes ou croûteuses.
- Le chancre syphilitique: en cas de syphilis, une plaie unique, indolore, apparaît souvent au niveau des organes génitaux. Elle est parfois prise à tort pour une lésion herpétique.
- Le molluscum contagiosum: il s’agit d’un petit bouton rond, ferme, souvent indolore, qui peut apparaître en grappe. Il est causé par un autre virus, mais reste très différent dans sa biologie.
Toutes ces pathologies ont des manifestations visuelles parfois trompeuses. Même les médecins expérimentés ont recours à des examens complémentaires pour confirmer leurs hypothèses. C’est dire à quel point une simple photo ne suffit pas.
Importance d’un diagnostic médical
Si vous pensez reconnaître l’herpès génital sur des photos, le réflexe à adopter est de consulter un professionnel de santé dans les plus brefs délais. L’objectif n’est pas uniquement de confirmer le diagnostic, mais aussi de mettre en place un traitement adapté et d’éviter les complications. Un médecin procèdera à :
- Un examen visuel approfondi ;
- Un prélèvement local (écouvillonnage des lésions) ;
- Et parfois une prise de sang pour rechercher la présence d’anticorps dirigés contre le virus HSV.
Ces examens permettent de distinguer avec certitude l’herpès génital d’autres infections sexuellement transmissibles ou affections cutanées. Le test PCR, en particulier, est aujourd’hui la méthode la plus fiable pour détecter le virus, même en dehors d’une poussée. De plus, un médecin saura évaluer la fréquence des récidives, les éventuels facteurs déclencheurs, et proposer un traitement de fond si nécessaire.
Autre point important : le professionnel de santé est également là pour vous accompagner psychologiquement. Recevoir un diagnostic d’herpès génital peut être un choc émotionnel. Être bien informé et bien entouré est une étape cruciale pour vivre sereinement avec cette infection.
Lire aussi : Polyarthrite rhumatoïde active : pourquoi une CRP normale ne suffit-elle pas à tout exclure ?
Que faire en cas de suspicion ?
Vous pensez reconnaître l’herpès génital sur des photos ou vous observez des symptômes qui y ressemblent ? Il est essentiel d’adopter rapidement les bons réflexes. Trop de personnes hésitent ou se contentent d’informations glanées sur internet, retardant ainsi leur prise en charge. Voici les étapes à suivre pour réagir efficacement en cas de doute.
Prendre rendez-vous avec un professionnel de santé
Dès l’apparition des premiers signes suspects (rougeurs, vésicules, douleurs ou démangeaisons), il faut consulter. Il peut s’agir d’un médecin généraliste, d’un dermatologue ou encore d’un gynécologue ou urologue, selon votre profil. Lors de la consultation, le médecin va :
- Observer attentivement les lésions présentes ;
- Vous interroger sur vos antécédents, vos relations récentes, vos sensations ;
- Éventuellement réaliser un prélèvement local à l’aide d’un écouvillon.
Le but est de confirmer ou d’écarter le diagnostic de l’herpès génital. Si la poussée est récente, le test est généralement concluant. En revanche, en dehors des périodes actives, des analyses sérologiques peuvent être proposées.
Il est important d’être transparent avec le professionnel, sans honte ni crainte. L’herpès génital est une affection fréquente. Elle concerne des millions de personnes dans le monde, et son suivi est bien établi.
Traitement médicamenteux classique
Une fois le diagnostic confirmé, le médecin proposera un traitement antiviral. Le plus souvent, il s’agit de valaciclovir ou aciclovir, disponibles en comprimés ou en crème locale. Ces traitements permettent de réduire la durée de la poussée, atténuer la douleur et limiter la contagiosité pendant la phase active.
Dans certains cas, notamment en cas de récidives fréquentes (plus de 6 fois par an), un traitement de fond peut être envisagé. Il s’agit d’une prise quotidienne d’un antiviral pendant plusieurs mois, pour réduire la fréquence et la gravité des crises.
Les antiviraux ne guérissent pas l’herpès génital, car le virus reste présent dans l’organisme à vie. Toutefois, ils sont très efficaces pour en maîtriser les symptômes. En parallèle, des soins d’hygiène simples sont conseillés :
- Nettoyage doux à l’eau tiède, sans savon agressif ;
- Port de sous-vêtements en coton ;
- Séchage délicat, sans frottements ;
- Éviter les rapports sexuels pendant la poussée.
Mesures d’hygiène et prévention des récidives
Au-delà du traitement ponctuel, certaines habitudes permettent de limiter les récidives et de mieux vivre avec l’infection. Voici quelques recommandations essentielles :
- Utiliser un préservatif lors des rapports, surtout en début de relation ;
- Éviter les rapports sexuels lors des poussées ou à la moindre sensation d’alerte ;
- Réduire le stress, qui est un facteur déclencheur fréquent ;
- Dormir suffisamment et maintenir une bonne hygiène de vie ;
- Éviter le contact bucco-génital si le partenaire présente un herpès labial actif.
Certaines personnes choisissent aussi d’accompagner leur traitement médical par des approches naturelles : huiles essentielles, extraits de plantes, compléments immuno-stimulants. Ces options peuvent soutenir les défenses naturelles, mais ne remplacent jamais le traitement prescrit. Enfin, il est essentiel d’informer son ou sa partenaire en cas de diagnostic confirmé. Même si l’annonce peut être délicate, elle est indispensable pour éviter une transmission involontaire.
Reconnaître l’herpès génital sur des photos : nos recommandations de sites fiables
Face à l’inconfort provoqué par des symptômes intimes, beaucoup de personnes se tournent instinctivement vers des moteurs de recherche d’images. Cependant, toutes les sources ne se valent pas. Certains contenus sont imprécis, exagérés, voire erronés, et peuvent semer la confusion.
Pour bien reconnaître l’herpès génital sur des photos, il est important de se référer à des sites médicaux ou à des banques d’images professionnelles. Ces plateformes offrent des clichés validés par des experts, souvent accompagnés de descriptions claires et rigoureuses.
Privilégier les sources médicales vérifiées
Les meilleurs sites pour consulter des photos d’herpès génital sont ceux rédigés ou validés par des médecins. Ils présentent l’infection à différents stades, sur différents types de peau, et dans les deux sexes. Ce niveau de précision est rare ailleurs. Ces photos servent aussi à illustrer :
- La différence entre la première poussée et les récidives ;
- Les formes atypiques de l’herpès (anale, fessière, intra-vaginale) ;
- Les stades de cicatrisation.
En complément, ces sites fournissent souvent des informations thérapeutiques, permettant de mieux comprendre les options de traitement en fonction de l’évolution des lésions.
Attention aux banques d’images généralistes
Il existe également des banques d’images médicales en ligne, payantes ou libres de droits. Bien que certaines soient fiables, il convient de rester prudent. Les photos y sont parfois sorties de leur contexte ou mal légendées. De plus, l’aspect visuel peut être accentué par des retouches ou des cadrages peu représentatifs de la réalité clinique.
Avant de tirer des conclusions, il est donc préférable de comparer plusieurs images, issues de différentes sources validées, et surtout de confronter ses observations à un avis médical.
L’image ne remplace pas l’examen
Il est tentant de vouloir identifier soi-même une pathologie à partir d’un simple cliché. Mais les images ne suffisent pas à établir un diagnostic. Deux cas d’herpès peuvent avoir des apparences très différentes. La couleur de la peau, l’état du système immunitaire, ou encore l’ancienneté des lésions influencent leur apparence.
Ainsi, même si reconnaître l’herpès génital sur des photos peut aider à se faire une idée, cela doit rester une étape informative, et non un substitut à la consultation.
Conclusion
Reconnaître l’herpès génital sur des photos peut être un premier pas utile pour comprendre les symptômes que l’on observe. En se basant sur des images médicales fiables, il est possible d’identifier certaines caractéristiques visuelles clés : vésicules en grappe, ulcérations douloureuses, croûtes de cicatrisation, etc. Ces signes sont souvent assez typiques, mais ils peuvent aussi prêter à confusion avec d’autres affections génitales.
C’est pourquoi, malgré l’intérêt des photos comme outil de repérage, seul un diagnostic médical permet de confirmer la présence du virus. Consulter un professionnel de santé dès les premiers signes est essentiel. Cela permet non seulement d’accéder à un traitement rapide, mais aussi de limiter les risques de transmission et d’améliorer la qualité de vie du patient.
En cas de doute, mieux vaut s’informer sur des sources médicales validées que de s’égarer dans des comparaisons hasardeuses. Enfin, rappelons que l’herpès génital, bien que stigmatisé, est une affection courante, gérable, et pour laquelle des solutions existent.


Un commentaire
Pingback: Blue Waffle : Les mystères autour de la maladie dévoilées